

糖尿病の怖い合併症とは?覚えておきたい「えのき」と「しめじ」
血糖値が高い状態が続くと、血管の内側の壁が障害され徐々にボロボロになります。
気づかないうちに動脈硬化が進行したり、血流が悪くなったりする影響で全身の血管にさまざまな病気を発症してしまうのです。
糖尿病は合併症以外にも、さまざまな病気のリスクが高くなることが明らかとなっています。
本記事では糖尿病の合併症と糖尿病で発症リスクが高くなる病気を詳しく解説します。
合併症「えのき」と「しめじ」とは?
糖尿病の代表的な合併症はその頭文字をとって「えのき」「しめじ」と呼ばれています。
「えのき」は全身の太い血管がダメージを受け発症する合併症です。
- ・壊疽(末梢動脈疾患・足病変による足壊疽)
- ・脳梗塞
- ・虚血性心疾患(狭心症・心筋梗塞)
「しめじ」は全身の細い血管がダメージを受け発症する合併症で『三大合併症』と呼ばれています。
- ・糖尿病神経障害
- ・糖尿病網膜症
- ・糖尿病性腎症
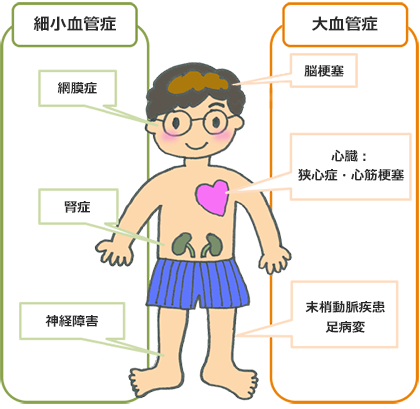
引用:糖尿病の慢性合併症 糖尿病情報センター
https://dmic.ncgm.go.jp/general/about-dm/060/020/02.html
「えのき」と「しめじ」はそれぞれどのような病気か、順に解説します。
「えのき」はどんな病気?症状や予後は?
「えのき」は太い血管に障害を起こし発症する病気です。
これらの病気は血糖コントロールが悪いだけでなく、高脂血症や高血圧など生活習慣病を合併していると発症リスクが高くなります。
え:壊疽
壊疽(えそ)と読みます。壊疽とは皮膚や皮下組織が死滅して黒色に変色した状態です。
動脈硬化が進行し足や手の先の細い血管が詰まると、その先の部分には血が流れにくくなります。
血流が流れにくくなると栄養素や酸素が十分に体の隅々まで行きわたらず、怪我が治りにくくなり痛みや足の冷たさを感じるようになります。
徐々に組織が死んでしまい、酷くなると指先や踵など足先が壊疽するのです。
最悪の場合、足を切断しなければならない可能性があります。
の:脳梗塞
脳梗塞は脳の血管が狭くなったり、詰まったりして血流が悪くなり脳がダメージを受ける病気です。
命を失うこともあり、助かっても麻痺などの障害が残る可能性が高く、日常生活や仕事に影響を及ぼしかねません。
厚生労働省の調査では糖尿病の人はそうでない人と比べて、脳梗塞の発症リスクが2〜4倍高くなると報告されています。
なお脳出血やくも膜下出血の発症リスクと糖尿病との関連は報告されていません。
き:虚血性心疾患
虚血性心疾患とは心筋梗塞や狭心症など、心臓の病気のことです。
心臓の血管の動脈硬化が進行し血管が狭くなったり、詰まったりして血流が悪くなり十分な血液を送れず心臓の筋肉が死んでしまうのです。
死んでしまった心臓の筋肉は元には戻らないため、命が助かっても後遺症が残る可能性があります。
虚血性心疾患を発症すると、突然の胸の痛みや動いた時の息切れや胸苦しさを自覚します。
しかし、糖尿病患者で糖尿病神経障害を発症していると痛みを感じにくく、病気の発見が送れる可能性もあります。
「しめじ」はどんな病気?症状や予後は?
「しめじ」は細い血管に障害を起こし発症する病気です。
細い血管が少しずつダメージを受けるため病気の進行に気づきにくい特徴があります。
し:糖尿病神経障害
高血糖が続くと末梢神経の細胞が変性します。さらに神経細胞に血流が流れなくなると神経の働きが鈍くなる病気です。
高血糖の状態が5年程度続くと自覚症状が現れるといわれています。
また、障害された神経によって症状が異なります。
感覚神経系 |
しびれや痛み、冷え、物に触れたときの感覚がわからなくなる |
|---|---|
| 心・血管系 | 立ちくらみ、不整脈、起立性低血圧 |
| 消化器系 | 胃もたれ、消化不良、下痢、便秘 |
| 泌尿器系 | 頻尿、勃起障害(ED) |
そのほかにも汗をかきにくくなる発汗障害など全身の神経に影響を与えます。
残念ですが鈍くなってしまった神経を元に戻す方法はありません。神経障害を悪化させない血糖コントロールが重要です。
め:糖尿病網膜症
目の奥の網膜にある細い血管がもろくなって破れたり、閉塞したりして発症する病気です。
糖尿病網膜症は糖尿病になってから時間が長い人や、高血糖・高血圧の人が発症しやすいです。
網膜症が悪くなると硝子体出血や眼底出血・網膜剥離を発症し、最悪の場合失明します。
1年間で約3000人が糖尿病網膜症で失明しています。
糖尿病網膜症は自覚症状が現れる頃には、病状はかなり進行しています。
そのため糖尿病の人は年1回は眼科を受診し、網膜症の早期発見・早期治療に務めることが推奨されています。
じ:糖尿病性腎症
腎臓は細い血管が集まった臓器です。高血糖が長く続き血管がダメージを受けると、腎臓の血管も少しずつ傷んでしまいます。
腎臓の血管が傷んでも初めは無症状です。
しかし以下の症状が現れる頃には、腎臓の働きはほとんど失われ腎臓の代わりとなる『透析』を受ける必要があります。
- ・血圧が高くなる
- ・老廃物が体に溜まる
- ・むくみやすくなる
- ・貧血
- ・カリウムやナトリウムなどの電解質のバランスが乱れる
悪くなった腎臓を治す治療は腎移植のみです。
また透析は死ぬまで辞められない治療で、仕事やライフスタイルに大きな影響を与えます。
腎臓の状態は採血でわかるため、悪化していないか経過をみる必要があります。
そのほかの病気のリスクがあがるって本当?
糖尿病の影響でさまざまな病気のリスクが高くなるのは本当です。
代表的な病気を紹介します。
がん
糖尿病患者は、糖尿病でない人と比べるとがんの発症リスクが高くなります。
| がん | 発症リスク(倍) |
|---|---|
| 胃がん | 1.06 |
| 大腸がん | 1.40 |
| 肝臓がん | 1.97 |
| 膵臓がん | 1.85 |
| 乳がん | 1.03 |
| 子宮内膜がん | 1.84 |
| 前立腺がん | 0.96 |
| 膀胱がん | 1.28 |
がんの発症リスクが高くなる理由は、以下の通りです。
- ・血糖が高くなり全身の細胞に酸化ストレスがかかり、がん細胞が増えやすい体内環境になる
- ・2型糖尿病患者は、全身に慢性的な炎症を起こしているケースが多く発がんのリスクが高い体内環境になっている
- ・2型糖尿病患者は血液中のインスリン血中濃度が高くなりやすく、発がんのリスクが上がる
また、糖尿病の薬の中にはがんのリスクになる「かもしれない」という報告もありますが、はっきりとした結論は明らかになっていません。
インスリン血中濃度が高いとがん発症のリスクは上がりますが、インスリン注射で発がんのリスクが上がるのは否定されています。
医師の指示を守り目標範囲にHbA1cや血糖値をコントロールしましょう。
認知症
糖尿病を持つ人はそうでない人と比べ、認知症発症リスクが高くなります。
| アルツハイマー型認知症 | 約1.5倍 |
|---|---|
| 脳血管性認知症 | 約2.5倍 |
特に重篤な低血糖を起こす人の方が、認知症発症リスクが高くなる傾向があります。
うつ病
糖尿病患者はうつ病のリスクが高くなると報告されていますが、そのメカニズムまでは解明されていません。
うつ病を発症すると健康な時よりも食事や生活習慣が乱れやすくなります。
さらに、ホルモンや自律神経のバランスが崩れ、インスリンが効きにくくなるため血糖コントロールが難しくなります。
血糖管理・合併症予防の点からも、うつ病の早期発見と治療がとても重要です。
感染症
「糖尿病患者は新型コロナウイルスにかかると重症化しやすい」
この数年何度も耳にしたこの言葉。
実は血糖値が高くなると白血球や免疫にかかわる細胞の働きが低下します。
その結果、体内に入ってきた病原菌やウイルスと戦えなくなってしまうのです。
新型コロナウイルス感染症を例にあげると、糖尿病患者はそうでない人と比べ入院時に酸素が必要な割合は1.34倍で、重症化や死亡リスクは約2倍であると報告されています。
糖尿病の合併症を防ぐために良好な血糖コントロールを
糖尿病がリスク因子となるさまざま合併症は、高血糖の患者ほど発症や重症化の可能性があります。
合併症を「発症しない」のは難しいですが「発症を遅らせる」ことはできます。
そのためには高血糖状態にならない生活習慣を心がけ、目標範囲内にHbA1cや血糖値をコントロールしましょう。
本コラムでは、糖尿病の基礎知識や治療・日常生活・医療費など、糖尿病と診断された患者さんやご家族の役立つ情報を発信しています。ぜひ、そのほかの記事もご参照ください。
参考文献
1)糖尿病 厚生労働省
https://www.mhlw.go.jp/www1/topics/kenko21_11/b7.html
2)合併症 糖尿病情報センター 国立国際医療研究センター
http://dmic.ncgm.go.jp/general/about-dm/060/index.html
3)新型コロナウイルス感染症診療の手引き第8.0版
https://www.mhlw.go.jp/content/000936655.pdf

